Эпидемический сыпной тиф
Эпидемиология
Как и при эпидемическом сыпном тифе, болезнь Брилля является антропонозом, однако весьма своеобразным, так как источником инфекции является сам больной, причем при отсутствии завшивленности в окружении. Заболеваемость, как правило, спорадическая и регистрируется не только в местах бывших эпидемий сыпного тифа, но и у лиц, перенесших сыпной тиф прежде (20-35 лет и более тому назад) и эмигрировавших в зону, где болезнь не встречается. В этой связи очень любопытен прогноз Kostrzewski (1973) об увеличении заболеваемости сыпным тифом в Польской Народной Республике, высказанный им в 1953 г. на период с 1950 по 1970 г.г.: кривая заболеваемости совпала с прогнозировавшейся кривой. По Zinsser (1934), платяная и даже головная вошь человека может инфицироваться при кормлении на больных болезнью Брилля, т. е. в условиях завшивленности больные могут служить источником эпидемического сыпного тифа среди восприимчивой части населения.
Болезнь регистрируется в старших и пожилых возрастных группах. Среди детей дошкольного и школьного возраста она не отмечается и редко бывает у лиц молодого возраста.
Характерно отсутствие сезонности заболеваемости, источника инфекции и очаговости. В нашей стране регистрация болезни ведется с 1958 г.
В последнее время в научной литературе и в средствах массовой
информации обсуждался вопрос о возможности возрождения в России эпидемий сыпного тифа, вызываемого Rickettsia prowazekii и передаваемого вшами. В качестве доводов в пользу «оживления» болезни выдвигали факты, связанные с особенностями экологии возбудителя, а также социального плана. К первым относили: 1) наличие источников инфекции за счет лиц, больных рецидивирующей формой сыпного тифа (болезнь Брилля), а также сохранение в обществе потенциальных носителей болезни, выявляемых при обследовании населения в серологических реакциях со специфическим антигеном риккетсий Провачека; 2) сохранение среди населения переносчика болезни — платяных и головных вшей человека; 3) возрастание неиммунной прослойки населения, что повышает его чувствительность к возбудителю. В числе социальных моментов, способствующих формированию эпидемического процесса именно при данном риккетсиозе, рассматривается неограниченное перемещение значительных групп людей (беженцы) из отдельных территорий в различные области России и размещение их во многих случаях во временном жилье без удовлетворительных санитарно-гигиенических условий проживания. При этом во внимание принимается сам факт процесса перемещения без детализации его составляющих (вид транспорта, время и обеспеченность в пути следования и т. д.). Такая точка зрения на современном уровне наших знаний о природе заболевания, особенностях взаимоотношения возбудителя и переносчика, а также движущих факторах эпидемического процесса при сыпном тифе, по-видимому, недостаточно обоснована в динамике за последние 40 лет с учетом количества активных (действующих) источников инфекции и уровня педикулеза.
Таблица 7.
Заболеваемость сыпным тифом (риккетсиозом Провачека) в России и завшивленность населения (1955-1995)
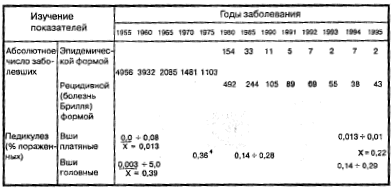
Из фактических данных о заболеваемости риккетсиозом Провачека в России за последние 40 лет с учетом основных составляющих сыпнотифозного потенциала (действующий источник инфекции, переносчик, восприимчивое население) очевидно, что страна, по мнению Онищенко Г. Г. с соавт. (1997), прошла тот критический период времени, при котором могла бы произойти реактивация эпидемий. Дважды в истории бывшего СССР (в начале 30-х, а затем в конце 40-х гг.) были интервалы времени, когда ставилась задача по полной ликвидации сыпного тифа как нозологической формы болезни на всей территории страны. Такой категорической постановке проблемы способствовал предыдущий опыт борьбы с эпидемиями паразитарных тифов. Риккетсиоз Провачека представлялся болезнью, легко поддающейся контролю общедоступными организационными мероприятиями, включающими изоляцию больных, перерыв путей передачи путем уничтожения переносчика и обсервации за очагом болезни. Действительно, эпидемическая заболеваемость к началу 50-х гг. была ликвидирована, а общий уровень педикулеза в 20-25%, обеспечивающий трансмиссию возбудителя в неиммунной популяции, преодолен значительно раньше. По данным конъюнктурных обзоров по инфекционной заболеваемости, «хвост» эпидемии военного и первых послевоенных лет (после 1945 г.) затронул главным образом территорию европейской части страны в связи с некогда проходившими на них военными действиями в период гражданской (1918-1922) и Отечественной (1941-1945) войн. При этом в эпидемический процесс были вовлечены некоторые промышленные области Урала, Поволжья и Сибири. Заболеваемость возникала на фоне высокого уровня педикулеза: среди отдельных групп населения до 100% в период Отечественной войны, наряду с эпидемиями сыпного тифа среди гражданского населения. Особенно на территориях, временно оккупированных немецко-фашистскими войсками, было зарегистрировано 130 тыс. случаев болезни даже среди наиболее организованного и контролируемого противоэпидемической службой коллектива, каким была в тот период Советская армия.
С 50-х гг. по 1974 г. в России, как и в других странах Юго-Восточной Европы, все еще сохранялась возможность возникновения эпидемий за счет относительно большого количества заболевших (свыше 1 тыс. ежегодно), рассеянных по территории, а также довольно высокой вшивостью среди отдельных групп населения. Педикулез среди школьников, например, или учащихся профессионально-технических училищ, проживающих вне семьи, достигал 5-30%. Этого было достаточно для возникновения вспышек болезни, главным образом семейного характера.
В период с 1955 по 1965 гг. на 15 административных территориях России было зарегистрировано 22058 случаев сыпного тифа. В этот же период были зарегистрированы вспышки в 6 областях с наиболее высоким относительным показателем заболеваемости на 100 тыс. населения (до 18,3 при среднероссийской 1,6±4,4). Вспышки локализовались в 11 отдельных изолированных очагах и охватили всего 56 человек. Из них 31 человек был в возрасте до 20 лет (дети и подростки). Четыре эпизода имели место в городе, 7 — в сельской местности. Источник первых заболевших не выявлен ни в одном случае.
В этот период, как и при инфекционных заболеваниях иной этиологии, имеющих в основе клинической картины проявления инфекционно-токсического синдрома и возникающих на фоне отсутствия предшедствующих аналогичных случаев, заболевания оставались, как правило, нераспознанными. Истинная природа выявлялась эпидемиологами ретроспективно в результате углубленного обследования с целью выявления источника инфекции в связи с появлением второго и последующих сходных случаев болезни.
Характерной особенностью таких вспышек являлось также то, что уже первый больной с подтвержденным, хотя и запоздалым диагнозом (2-я неделя болезни и позже) или лица в его ближайшем окружении были завшивлены в достаточно высоком проценте случаев (до 11%). Поскольку для эпидемического распространения сыпного тифа за пределы очага степень завшивленности должна быть выше отмеченной, а количество вшей на одном заболевшем должно составлять, по данным ряда эпидемиологов, не менее 15 особей, то дальнейшего распространения инфекции за пределы семьи в 10 эпизодах не произошло. Тем более что завшивленность окружающего населения в анализируемых вспышках была ниже критического уровня в 20-25%. Заметной особенностью групповых вспышек в этот период было также то, что в них обязательно были вовлечены дети как неиммунная и наиболее завшивленная часть населения. Именно по этому признаку «микроэпидемии» на семейном уровне по распределению больных в возрастном разрезе приобретали характер, свойственный эпидемиям данной болезни.
Удельный вес групповых заболеваний на анализируемую выборку составил 0,25% от общей заболеваемости риккетсиозом по 15 регионам. Подвергнутая анализу выборка, охватывающая 22058 из 37895 случаев сыпного тифа в тот период на всей территории России (60% от общей заболеваемости), вполне достаточна, чтобы представительно отразить эпидемиологический характер риккетсиоза в стране. В групповых заболеваниях были затронуты 2, минимум 9 человек. Остальные 22002 заболевших были одиночными, спорадическими; в 44,6% случаев в среднем по стране они регистрировались по анамнезу как повторные. Однако другая часть заболевших, несмотря на одиночный характер, рассматривалась как проявление эпидемической формы. Однако уже в тот период сезонная привязанность к холодному времени года, свойственная классическому сыпному тифу, исчезла. При обработке данных этого периода временное распределение заболеваемости приняло линейный характер, близкий к вероятному, равномерному по всему году. Именно в этот период времени в России вводится раздельный учет больных эпидемической и рецидивирующей (болезнь Брилля) формами болезни. Педикулез среди населения в очагах болезни в тот период времени находился в пределах 0,0-3,7% по платяному и 0,00-15,0% по головному видам, тогда как общая завшивленность всей популяции людей — в пределах 0,013 - 0,039.
Современный период в истории сыпного тифа в России хронологически следует отсчитывать с 1974 г. Он характеризуется одиночными заболеваниями, разбросанными по различным территориям, не связанным между собой, и только среди старших возрастных групп населения. Связь болезни с переносчиком и временем года отсутствует, что полностью коррелирует с характеристикой рецидивной формы болезни. Официально эта форма болезни — болезнь Брилля — зарегистрирована в 83,6% всех случаев за период 1980-1995 гг. Происходит дальнейшее неуклонное снижение заболеваемости и суммарное количество обеих форм за последние 5 лет не превышает 500 человек.
Однако анализ представляемых в органы статистического учета перзичных данных о заболеваемости в разрезе их помесячного распределения и их одиночный характер (1 больной в одном очаге!) дает основание полагать, что регистрация эпидемической формы болезни, по крайней мере с 1974 г., не отвечает критериям, предъявляемым к этой форме. Само название «эпидемический сыпной тиф» обязывает к выявлению и учету в одном очаге или в сопряженных очагах хотя бы 2 заболевших, связанных между собой источником. Регистрация одиночных случаев как эпидемической формы болезни необоснована и потому, что по своей общей совокупности за последние 40 лет они не привязаны к зимне-весеннему периоду года, возникают, как и болезнь Брилля, не затрагивая младшие возрастные группы населения. Сыпной тиф стал болезнью пожилых и старых людей.
В поисках источника инфекции в окружении больного, а также с целью улучшения диагностики в России более 30 лет широко применяются серологические реакции (главным образом реакция связывания комплемента) со специфическим антигеном из риккетсий Провачека. Обследуются десятки тысяч лихорадящих больных с неясной клинической картиной болезни и температурой, повышенной в течение 5 и более дней. К примеру, в 1994-1995 гг. в России обследованы вышеуказанным методом 155776 таких больных. Положительный результат в диагностическом титре (разведение сыворотки > 1:160) получен в 90 случаях (- 0,06%). Аналогичное обследование лиц с клинической картиной недомогания, схожей с сыпным тифом, было введено в практику здравоохранения в качестве обязательной процедуры еще в 1959 г. и за последующий пятилетний период применения (1960-1965 гг.) позволило выявить несколько больший (до 3,3 от числа обследованных) процент сыпнотифозных больных, чем в настоящее время, что соответствовало и большей заболеваемости в тот период.
Причиной ошибочного включения рецидивной формы сыпного тифа в категорию «эпидемической» может служить также то, что часть таких больных перенесла первичное заболевание в военные годы вне медицинского наблюдения (например, на территории, временно оккупированной противником). Последнее объясняет отсутствие медицинских документов (истории болезни, выписок и т. п.), конкретно относящихся к каждому случаю. Многие взрослые больные при опросе не уверены в своих детских воспоминаниях о перенесенных болезнях и не могут достоверно назвать их.
Возможным источником ошибок в настоящее время может быть также выявление на больном или в его окружении переносчика. По имеющимся материалам степень педикулеза среди больных в течение последних 30 лет не превышает общей завшивленности населения. Более того, завшивленность в последние 4 года примерно в 1,6 раза ниже уровня, свойственного 50-м годам, хотя среди отдельных категорий населения, особенно детей и подростков, она достигает весьма высокого уровня — до 48%. Такое диаметрально противоположное расхождение в проявлении заболеваемости и вшивости не коррелирует с характеристикой эпидемического сыпного тифа как инфекции, поражающей все возрастные группы населения. Факт обнаружения переносчика на больном с подтвержденным серологически диагнозом не может служить основанием для включения таких больных в категорию заболевших «эпидемической формой». Для достоверно обоснованного распределения риккетсиоза Провачека по формам болезни необходимо привлекать совокупность дифференциально-диагностических критериев клинико-эпидемиологического плана.
Не обсуждая вопрос о том, какой именно вид вшей причастен к трансмиссии возбудителя, и упрощенно полагая, что все больные болезнью Брилля в клинический период болезни являются источником инфекции на тот или иной календарный отрезок времени, а все виды вшей содержат и передают возбудитель, с учетом исследований с привлечением количественных показателей, следует констатировать следующее. Существующий уровень завшивленности населения, количество больных (болезнью Брилля) недостаточны для возниковения какой-либо крупной эпидемии риккетсиоза. Опасность возникновения семейных групповых заболеваний все еще существует до тех пор, пока в обществе сохраняется хотя бы один человек, переболевший в прошлом первичной формой инфекции. Такая возможность в силу естественных демографических процессов к настоящему времени снижена по сравнению с 50-ми годами в 110-145 раз. Количество источников инфекции и плотность завшивленности населения не обеспечат трансмиссию возбудителя. Доказательством справедливости этого положения служит то, что неуправляемые миграционные процессы населения после 1989 г., особенно на Северном Кавказе и в Нижнем Поволжье, обусловленные рядом социально-политических причин в этих регионах, не отразились на заболеваемости сыпным тифом. Она сохранила свой спорадический характер без привязанности к сезону года, без равномерного поражения всех возрастных групп населения. По сути дела, сыпной тиф в России агонизирует, и его возврат практически не возможен.
Как и при эпидемическом сыпном тифе, болезнь Брилля является антропонозом, однако весьма своеобразным, так как источником инфекции является сам больной, причем при отсутствии завшивленности в окружении. Заболеваемость, как правило, спорадическая и регистрируется не только в местах бывших эпидемий сыпного тифа, но и у лиц, перенесших сыпной тиф прежде (20-35 лет и более тому назад) и эмигрировавших в зону, где болезнь не встречается. В этой связи очень любопытен прогноз Kostrzewski (1973) об увеличении заболеваемости сыпным тифом в Польской Народной Республике, высказанный им в 1953 г. на период с 1950 по 1970 г.г.: кривая заболеваемости совпала с прогнозировавшейся кривой. По Zinsser (1934), платяная и даже головная вошь человека может инфицироваться при кормлении на больных болезнью Брилля, т. е. в условиях завшивленности больные могут служить источником эпидемического сыпного тифа среди восприимчивой части населения.
Болезнь регистрируется в старших и пожилых возрастных группах. Среди детей дошкольного и школьного возраста она не отмечается и редко бывает у лиц молодого возраста.
Характерно отсутствие сезонности заболеваемости, источника инфекции и очаговости. В нашей стране регистрация болезни ведется с 1958 г.
В последнее время в научной литературе и в средствах массовой
информации обсуждался вопрос о возможности возрождения в России эпидемий сыпного тифа, вызываемого Rickettsia prowazekii и передаваемого вшами. В качестве доводов в пользу «оживления» болезни выдвигали факты, связанные с особенностями экологии возбудителя, а также социального плана. К первым относили: 1) наличие источников инфекции за счет лиц, больных рецидивирующей формой сыпного тифа (болезнь Брилля), а также сохранение в обществе потенциальных носителей болезни, выявляемых при обследовании населения в серологических реакциях со специфическим антигеном риккетсий Провачека; 2) сохранение среди населения переносчика болезни — платяных и головных вшей человека; 3) возрастание неиммунной прослойки населения, что повышает его чувствительность к возбудителю. В числе социальных моментов, способствующих формированию эпидемического процесса именно при данном риккетсиозе, рассматривается неограниченное перемещение значительных групп людей (беженцы) из отдельных территорий в различные области России и размещение их во многих случаях во временном жилье без удовлетворительных санитарно-гигиенических условий проживания. При этом во внимание принимается сам факт процесса перемещения без детализации его составляющих (вид транспорта, время и обеспеченность в пути следования и т. д.). Такая точка зрения на современном уровне наших знаний о природе заболевания, особенностях взаимоотношения возбудителя и переносчика, а также движущих факторах эпидемического процесса при сыпном тифе, по-видимому, недостаточно обоснована в динамике за последние 40 лет с учетом количества активных (действующих) источников инфекции и уровня педикулеза.
Таблица 7.
Заболеваемость сыпным тифом (риккетсиозом Провачека) в России и завшивленность населения (1955-1995)

Из фактических данных о заболеваемости риккетсиозом Провачека в России за последние 40 лет с учетом основных составляющих сыпнотифозного потенциала (действующий источник инфекции, переносчик, восприимчивое население) очевидно, что страна, по мнению Онищенко Г. Г. с соавт. (1997), прошла тот критический период времени, при котором могла бы произойти реактивация эпидемий. Дважды в истории бывшего СССР (в начале 30-х, а затем в конце 40-х гг.) были интервалы времени, когда ставилась задача по полной ликвидации сыпного тифа как нозологической формы болезни на всей территории страны. Такой категорической постановке проблемы способствовал предыдущий опыт борьбы с эпидемиями паразитарных тифов. Риккетсиоз Провачека представлялся болезнью, легко поддающейся контролю общедоступными организационными мероприятиями, включающими изоляцию больных, перерыв путей передачи путем уничтожения переносчика и обсервации за очагом болезни. Действительно, эпидемическая заболеваемость к началу 50-х гг. была ликвидирована, а общий уровень педикулеза в 20-25%, обеспечивающий трансмиссию возбудителя в неиммунной популяции, преодолен значительно раньше. По данным конъюнктурных обзоров по инфекционной заболеваемости, «хвост» эпидемии военного и первых послевоенных лет (после 1945 г.) затронул главным образом территорию европейской части страны в связи с некогда проходившими на них военными действиями в период гражданской (1918-1922) и Отечественной (1941-1945) войн. При этом в эпидемический процесс были вовлечены некоторые промышленные области Урала, Поволжья и Сибири. Заболеваемость возникала на фоне высокого уровня педикулеза: среди отдельных групп населения до 100% в период Отечественной войны, наряду с эпидемиями сыпного тифа среди гражданского населения. Особенно на территориях, временно оккупированных немецко-фашистскими войсками, было зарегистрировано 130 тыс. случаев болезни даже среди наиболее организованного и контролируемого противоэпидемической службой коллектива, каким была в тот период Советская армия.
С 50-х гг. по 1974 г. в России, как и в других странах Юго-Восточной Европы, все еще сохранялась возможность возникновения эпидемий за счет относительно большого количества заболевших (свыше 1 тыс. ежегодно), рассеянных по территории, а также довольно высокой вшивостью среди отдельных групп населения. Педикулез среди школьников, например, или учащихся профессионально-технических училищ, проживающих вне семьи, достигал 5-30%. Этого было достаточно для возникновения вспышек болезни, главным образом семейного характера.
В период с 1955 по 1965 гг. на 15 административных территориях России было зарегистрировано 22058 случаев сыпного тифа. В этот же период были зарегистрированы вспышки в 6 областях с наиболее высоким относительным показателем заболеваемости на 100 тыс. населения (до 18,3 при среднероссийской 1,6±4,4). Вспышки локализовались в 11 отдельных изолированных очагах и охватили всего 56 человек. Из них 31 человек был в возрасте до 20 лет (дети и подростки). Четыре эпизода имели место в городе, 7 — в сельской местности. Источник первых заболевших не выявлен ни в одном случае.
В этот период, как и при инфекционных заболеваниях иной этиологии, имеющих в основе клинической картины проявления инфекционно-токсического синдрома и возникающих на фоне отсутствия предшедствующих аналогичных случаев, заболевания оставались, как правило, нераспознанными. Истинная природа выявлялась эпидемиологами ретроспективно в результате углубленного обследования с целью выявления источника инфекции в связи с появлением второго и последующих сходных случаев болезни.
Характерной особенностью таких вспышек являлось также то, что уже первый больной с подтвержденным, хотя и запоздалым диагнозом (2-я неделя болезни и позже) или лица в его ближайшем окружении были завшивлены в достаточно высоком проценте случаев (до 11%). Поскольку для эпидемического распространения сыпного тифа за пределы очага степень завшивленности должна быть выше отмеченной, а количество вшей на одном заболевшем должно составлять, по данным ряда эпидемиологов, не менее 15 особей, то дальнейшего распространения инфекции за пределы семьи в 10 эпизодах не произошло. Тем более что завшивленность окружающего населения в анализируемых вспышках была ниже критического уровня в 20-25%. Заметной особенностью групповых вспышек в этот период было также то, что в них обязательно были вовлечены дети как неиммунная и наиболее завшивленная часть населения. Именно по этому признаку «микроэпидемии» на семейном уровне по распределению больных в возрастном разрезе приобретали характер, свойственный эпидемиям данной болезни.
Удельный вес групповых заболеваний на анализируемую выборку составил 0,25% от общей заболеваемости риккетсиозом по 15 регионам. Подвергнутая анализу выборка, охватывающая 22058 из 37895 случаев сыпного тифа в тот период на всей территории России (60% от общей заболеваемости), вполне достаточна, чтобы представительно отразить эпидемиологический характер риккетсиоза в стране. В групповых заболеваниях были затронуты 2, минимум 9 человек. Остальные 22002 заболевших были одиночными, спорадическими; в 44,6% случаев в среднем по стране они регистрировались по анамнезу как повторные. Однако другая часть заболевших, несмотря на одиночный характер, рассматривалась как проявление эпидемической формы. Однако уже в тот период сезонная привязанность к холодному времени года, свойственная классическому сыпному тифу, исчезла. При обработке данных этого периода временное распределение заболеваемости приняло линейный характер, близкий к вероятному, равномерному по всему году. Именно в этот период времени в России вводится раздельный учет больных эпидемической и рецидивирующей (болезнь Брилля) формами болезни. Педикулез среди населения в очагах болезни в тот период времени находился в пределах 0,0-3,7% по платяному и 0,00-15,0% по головному видам, тогда как общая завшивленность всей популяции людей — в пределах 0,013 - 0,039.
Современный период в истории сыпного тифа в России хронологически следует отсчитывать с 1974 г. Он характеризуется одиночными заболеваниями, разбросанными по различным территориям, не связанным между собой, и только среди старших возрастных групп населения. Связь болезни с переносчиком и временем года отсутствует, что полностью коррелирует с характеристикой рецидивной формы болезни. Официально эта форма болезни — болезнь Брилля — зарегистрирована в 83,6% всех случаев за период 1980-1995 гг. Происходит дальнейшее неуклонное снижение заболеваемости и суммарное количество обеих форм за последние 5 лет не превышает 500 человек.
Однако анализ представляемых в органы статистического учета перзичных данных о заболеваемости в разрезе их помесячного распределения и их одиночный характер (1 больной в одном очаге!) дает основание полагать, что регистрация эпидемической формы болезни, по крайней мере с 1974 г., не отвечает критериям, предъявляемым к этой форме. Само название «эпидемический сыпной тиф» обязывает к выявлению и учету в одном очаге или в сопряженных очагах хотя бы 2 заболевших, связанных между собой источником. Регистрация одиночных случаев как эпидемической формы болезни необоснована и потому, что по своей общей совокупности за последние 40 лет они не привязаны к зимне-весеннему периоду года, возникают, как и болезнь Брилля, не затрагивая младшие возрастные группы населения. Сыпной тиф стал болезнью пожилых и старых людей.
В поисках источника инфекции в окружении больного, а также с целью улучшения диагностики в России более 30 лет широко применяются серологические реакции (главным образом реакция связывания комплемента) со специфическим антигеном из риккетсий Провачека. Обследуются десятки тысяч лихорадящих больных с неясной клинической картиной болезни и температурой, повышенной в течение 5 и более дней. К примеру, в 1994-1995 гг. в России обследованы вышеуказанным методом 155776 таких больных. Положительный результат в диагностическом титре (разведение сыворотки > 1:160) получен в 90 случаях (- 0,06%). Аналогичное обследование лиц с клинической картиной недомогания, схожей с сыпным тифом, было введено в практику здравоохранения в качестве обязательной процедуры еще в 1959 г. и за последующий пятилетний период применения (1960-1965 гг.) позволило выявить несколько больший (до 3,3 от числа обследованных) процент сыпнотифозных больных, чем в настоящее время, что соответствовало и большей заболеваемости в тот период.
Причиной ошибочного включения рецидивной формы сыпного тифа в категорию «эпидемической» может служить также то, что часть таких больных перенесла первичное заболевание в военные годы вне медицинского наблюдения (например, на территории, временно оккупированной противником). Последнее объясняет отсутствие медицинских документов (истории болезни, выписок и т. п.), конкретно относящихся к каждому случаю. Многие взрослые больные при опросе не уверены в своих детских воспоминаниях о перенесенных болезнях и не могут достоверно назвать их.
Возможным источником ошибок в настоящее время может быть также выявление на больном или в его окружении переносчика. По имеющимся материалам степень педикулеза среди больных в течение последних 30 лет не превышает общей завшивленности населения. Более того, завшивленность в последние 4 года примерно в 1,6 раза ниже уровня, свойственного 50-м годам, хотя среди отдельных категорий населения, особенно детей и подростков, она достигает весьма высокого уровня — до 48%. Такое диаметрально противоположное расхождение в проявлении заболеваемости и вшивости не коррелирует с характеристикой эпидемического сыпного тифа как инфекции, поражающей все возрастные группы населения. Факт обнаружения переносчика на больном с подтвержденным серологически диагнозом не может служить основанием для включения таких больных в категорию заболевших «эпидемической формой». Для достоверно обоснованного распределения риккетсиоза Провачека по формам болезни необходимо привлекать совокупность дифференциально-диагностических критериев клинико-эпидемиологического плана.
Не обсуждая вопрос о том, какой именно вид вшей причастен к трансмиссии возбудителя, и упрощенно полагая, что все больные болезнью Брилля в клинический период болезни являются источником инфекции на тот или иной календарный отрезок времени, а все виды вшей содержат и передают возбудитель, с учетом исследований с привлечением количественных показателей, следует констатировать следующее. Существующий уровень завшивленности населения, количество больных (болезнью Брилля) недостаточны для возниковения какой-либо крупной эпидемии риккетсиоза. Опасность возникновения семейных групповых заболеваний все еще существует до тех пор, пока в обществе сохраняется хотя бы один человек, переболевший в прошлом первичной формой инфекции. Такая возможность в силу естественных демографических процессов к настоящему времени снижена по сравнению с 50-ми годами в 110-145 раз. Количество источников инфекции и плотность завшивленности населения не обеспечат трансмиссию возбудителя. Доказательством справедливости этого положения служит то, что неуправляемые миграционные процессы населения после 1989 г., особенно на Северном Кавказе и в Нижнем Поволжье, обусловленные рядом социально-политических причин в этих регионах, не отразились на заболеваемости сыпным тифом. Она сохранила свой спорадический характер без привязанности к сезону года, без равномерного поражения всех возрастных групп населения. По сути дела, сыпной тиф в России агонизирует, и его возврат практически не возможен.